NUTRICIÓN BASADA EN EVIDENCIA


Dormir bien empieza en el intestino: la microbiota intestinal y el sueño
Por: Dr. Juan Carlos Ayala Garcías(1), Lic. Alejandro Mata Sánchez(2), Dra. Cinthya Estefhany Díaz Beníte(3), Lic. Lilia Juárez Pal(4), Alfredo Lagunas Martínez(5), Dra. Ana Isabel Burguete Garcí(6)
Ayudante de Investigación del SNII-SECIHTI, Centro de Investigación sobre Enfermedades Infecciosas (CISEI-INSP)1, Estudiante de Posgrado, Escuela de Salud Pública de México (ESPM-INSP)2, Investigadora en Ciencias Médicas C (CISEI-INSP)3, Bióloga A (CISEI-INSP)4, Investigador en Ciencias Médicas C (CISEI-INSP)5, Investigadora en Ciencias Médicas F (CISEI-INSP)6
Dormir bien no depende solamente de apagar la luz y cerrar los ojos. Cada noche, mientras el cuerpo se prepara para descansar, ocurre una compleja conversación entre el cerebro, las hormonas y el intestino. En ese diálogo silencioso participan millones de habitantes microscópicos que influyen más de lo que imaginamos en la calidad de nuestro sueño.
¿Cómo dormimos?
Michael Jouvet definió al sueño como un proceso natural, periódico y reversible que nos permite conservar cierta reactividad al medio externo y mantener las funciones autónomas. Esta característica lo diferencia de otros estados similares, como el coma o la muerte.
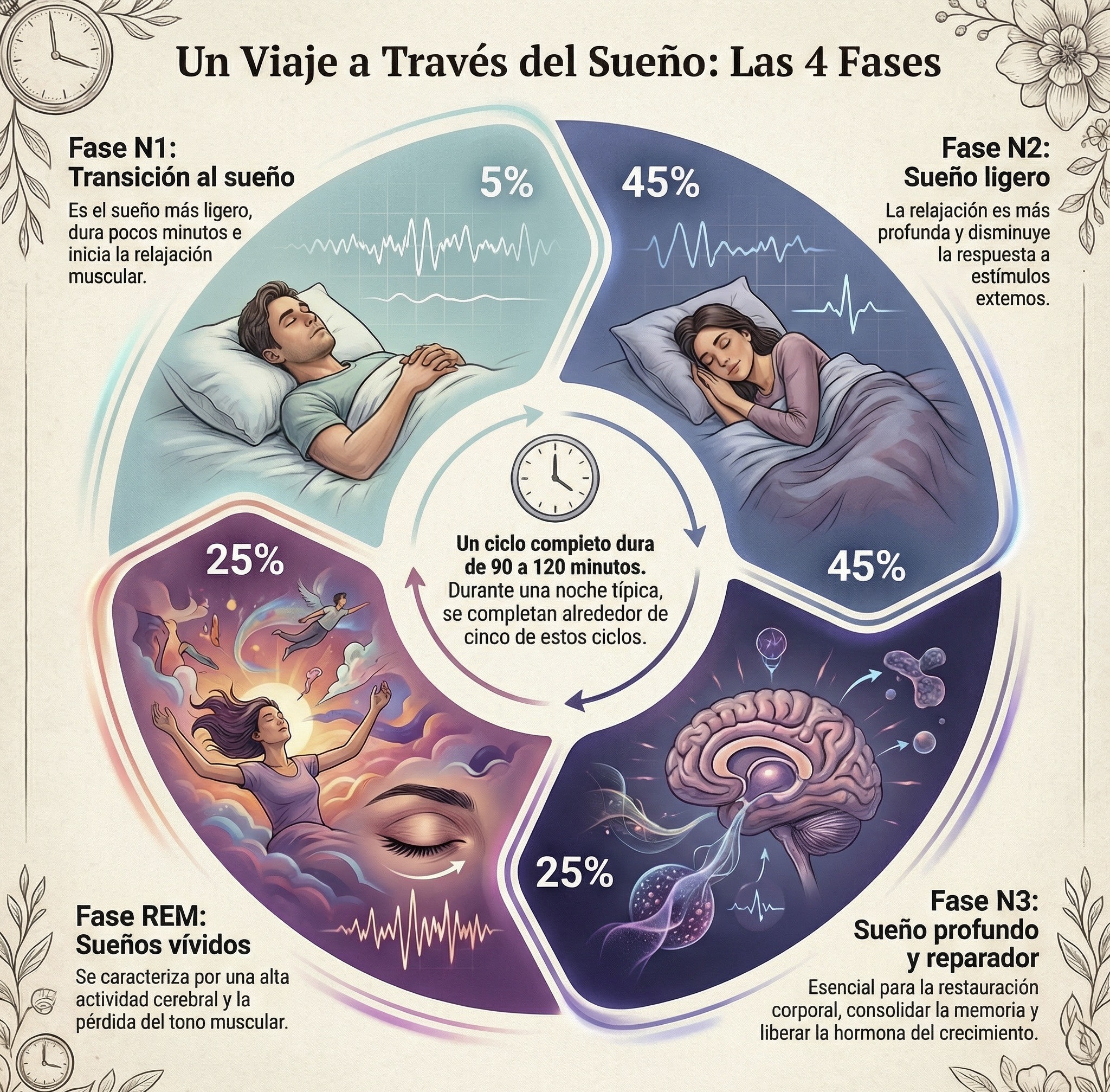
Durante los primeros meses de vida, mientras nos desarrollamos en el vientre materno, pasamos casi las 24 horas del día durmiendo. Después del nacimiento y durante los primeros seis meses, el sueño se va organizando en cuatro fases fundamentales:
- Fase N1: transición entre la vigilia y el sueño. Es el sueño más ligero, dura pocos minutos y representa cerca del 5 % del tiempo total; aquí inicia la relajación muscular.
- Fase N2: constituye alrededor del 45 % del sueño. Se caracteriza por una menor respuesta a los estímulos del entorno y una relajación muscular más profunda.
- Fase N3: conocida como sueño de ondas lentas, es la fase más profunda y reparadora. Ocupa cerca del 25 % del tiempo total de sueño y está relacionada con la restauración corporal, la consolidación de la memoria y la liberación de la hormona del crecimiento.
- Fase REM: representa también cerca del 25 % del sueño. Se caracteriza por la pérdida del tono muscular y la presencia de sueños vívidos. En la primera mitad de la noche los sueños suelen ser más abstractos y, en la segunda, más lógicos.
¿Qué son los trastornos del sueño?
Para comprender los trastornos del sueño, primero es necesario definir qué se considera un sueño “normal”. Las cuatro fases del sueño se repiten de forma cíclica y ordenada: N1, N2, N3 y REM. Cada ciclo del sueño dura entre 90 y 120 minutos, y durante una noche típica se completan alrededor de cinco ciclos.
Cuando estos ciclos se alteran en cantidad o calidad y aparecen síntomas durante el día —como somnolencia, irritabilidad, dolor de cabeza, dificultad para concentrarse, problemas de memoria o ausentismo laboral o escolar—, se puede hablar de un trastorno del sueño. Muchos de estos problemas están subdiagnosticados, ya que suele considerarse “normal” roncar todas las noches o despertarse de madrugada sin una causa aparente.
Entre los principales trastornos del sueño se encuentran:
- Insomnio: dificultad para iniciar o mantener el sueño.
- Trastornos respiratorios del sueño: incluyen el ronquido y la apnea del sueño, caracterizada por pausas respiratorias mientras se duerme.
- Hipersomnias de origen central: como la hipersomnia idiopática (somnolencia excesiva durante el día) y la narcolepsia, en la que se pasa rápidamente de la vigilia al sueño REM.
- Trastornos del ritmo circadiano: asociados a cambios de huso horario (jet lag) o al trabajo en turnos rotatorios.
- Parasomnias: más comunes en niñas, niños y adolescentes, como pesadillas, terrores nocturnos y sonambulismo.
- Trastornos del movimiento: incluyen el movimiento periódico de las extremidades y el síndrome de piernas inquietas, que provoca molestias en las piernas —calor, ardor u hormigueo— y una necesidad constante de moverlas para aliviar la sensación.
¿Qué puede provocarlos?
La cantidad de sueño que necesitamos cambia a lo largo de la vida. Conforme crecemos, el organismo atraviesa modificaciones biológicas y ambientales que afectan tanto la duración como la estructura del sueño. Por ello, las horas recomendadas varían según la edad (ver figura 1).

Figura 1: Requerimientos de sueño por grupos de edad.
Además de la edad, otros factores que influyen en los ciclos de sueño son el estrés, los cambios de rutina, el sedentarismo, algunas enfermedades, el sobrepeso u obesidad, la contaminación lumínica y auditiva, los horarios laborales prolongados y, de manera importante, el uso excesivo de dispositivos electrónicos.
¿Qué es la microbiota intestinal y qué tiene que ver con el sueño?
El tiempo frente a pantallas nos expone a una luz azul similar a la del sol. Nuestro ciclo de sueño está regulado por la alternancia entre luz y oscuridad y, en particular, por la hormona melatonina, que se libera cuando hay poca luz y prepara al cuerpo para dormir.
La melatonina no solo actúa en el cerebro. También se comunica con los microorganismos, es decir, seres vivos microscópicos como bacterias, virus y hongos que habitan en nuestro intestino. En conjunto, a esta comunidad se le conoce como microbiota intestinal.
Estos microorganismos cumplen funciones esenciales:
- producen vitaminas;
- regulan el sistema inmunológico;
- controlan procesos inflamatorios;
- participan en el metabolismo;
- contribuyen a la producción de sustancias químicas que influyen en el funcionamiento del cerebro.
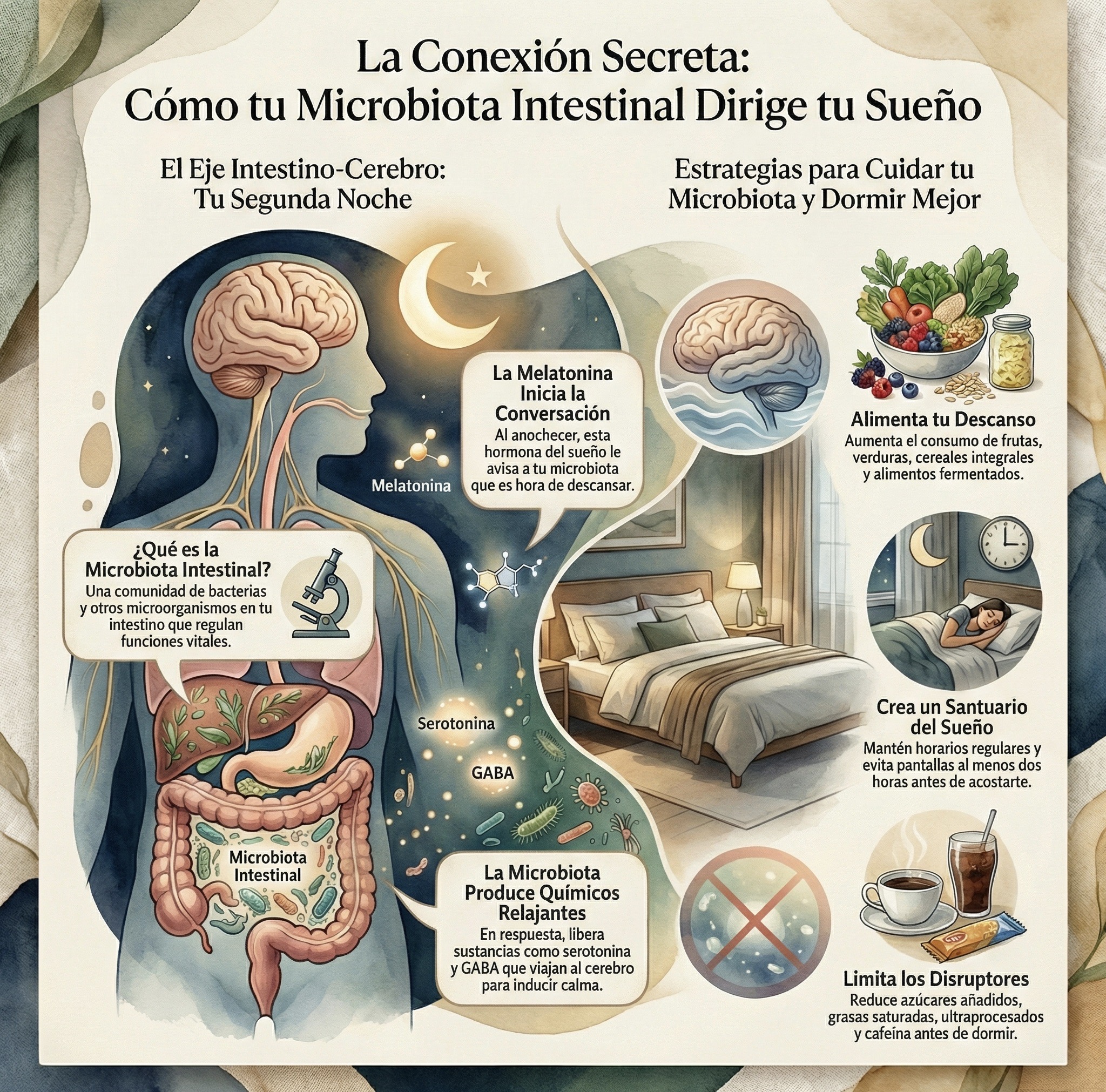
Cuando anochece, los niveles de melatonina (hormona que regula el ciclo de sueño y vigilia) aumentan en el intestino, lo cual modifica el ambiente donde viven las bacterias y les envía una señal química de que es hora de “bajar el ritmo”. En respuesta, estos microorganismos ajustan su actividad y producen sustancias que favorecen la relajación intestinal y la síntesis de mensajeros químicos como la serotonina (neurotransmisor asociado al bienestar y la regulación del sueño), el GABA (un neurotransmisor que actúa como un freno natural del sistema nervioso y promueve la calma) y los ácidos grasos de cadena corta (sustancias producidas por las bacterias intestinales al fermentar la fibra de los alimentos). Estas señales viajan al cerebro a través de los nervios o de la sangre y ayudan a generar un estado de tranquilidad que facilita el inicio y mantenimiento del sueño (ver figura 2).

Figura 2. Glosario
Estrategias para mejorar la microbiota y dormir mejor
Cuidar la microbiota intestinal puede contribuir a regular los ciclos de sueño. Algunas recomendaciones generales incluyen realizar actividad física de manera regular, usar antibióticos solo cuando sean necesarios y bajo indicación médica, aumentar el consumo de frutas, verduras, cereales integrales y alimentos fermentados, y reducir la ingesta de azúcares añadidos, grasas saturadas, edulcorantes y productos ultraprocesados. (Ver figura 3)

Figura 3. Recomendaciones para dormir mejor
Dormir bien es el resultado de múltiples factores que trabajan en conjunto. La relación entre el intestino y el cerebro nos recuerda que el descanso no empieza solo en la almohada, sino también en los hábitos cotidianos que cuidan a nuestra microbiota. Atender estas señales puede marcar la diferencia entre una noche inquieta y un sueño verdaderamente reparador.
La información presentada tiene fines de orientación y sensibilización. Si las molestias persisten o afectan las actividades diarias, es recomendable acudir con un especialista en medicina del sueño para una valoración adecuada.
Consulta los siguientes recursos multimedia –1 historieta y 1 animación– para que los puedas compartir con toda tu familia:
Historieta “Duerme bien, cuida tu pancita: microbiota y sueño".
Animación: “Dormir bien empeza por el estómago”
Contactos: carlos.ayala@insp.edu.mx, aburguete@insp.mx
Instagram: @drmicrobiomx
Referencias:
- Jouvet M. Paradoxical sleep—A study of its nature and mechanisms. In: Akert K, Bally C, Schadé JP, editors. The Nature of Sleep. With support from the United States Air Force (grant 62/67), Fonds de Développement de la Recherche Scientifique, and the Direction Générale des Recherches et Moyens d’Essai.
- Patel AK, Reddy V, Shumway KR, et al. Physiology, Sleep Stages. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. Updated 2024 Jan 26.
- American Academy of Sleep Medicine. International Classification of Sleep Disorders. 3rd ed. Darien (IL): American Academy of Sleep Medicine; 2014.
- Frank MG. The ontogenesis of mammalian sleep: Form and Function. Curr Sleep Med Rep. 2020 ;6(4):267-279. doi: 10.1007/s40675-020-00190-y.
- Hirshkowitz M, Whiton K, Albert SM, Alessi C, Bruni O, DonCarlos L, et al. National Sleep Foundation’s sleep time duration recommendations: methodology and results summary. Sleep Health. 2015;1(1):40-3. doi:10.1016/j.sleh.2014.12.010.
- Rojas-Sánchez OA, Ochoa-Villegas J, Marín D, Piñeros-Jiménez JG, Rodriguez-Villamizar LA. Asociación entre la exposición a ruido ambiental y la calidad del sueño de adultos residentes en Medellín, Colombia, 2022: un estudio exploratorio [Association between environmental noise exposure and sleep quality in adults living in Medellín, Colombia, 2022: an exploratory study]. Cad Saude Publica. 2025;41(2):e00233423. doi: 10.1590/0102-311XES233423.
- Schettini MAS, Passos RFDN, Koike BDV. Shift work and metabolic syndrome updates: a systematic review. Sleep Sci. 2023;16(2):237-47. doi:10.1055/s-0043-1770798.
- Cho JW, Kim JA, Park HR, Kim KT, Kim JH, Lee SY, et al. Impact of bedtime digital media use on sleep across age groups: insights from a nationwide survey in South Korea. J Clin Neurol. 2025;21(6):565-74. doi:10.3988/jcn.2025.0151.
- Figorilli M, Velluzzi F, Redolfi S. Obesity and sleep disorders: a bidirectional relationship. Nutr Metab Cardiovasc Dis. 2025;35(6).
- Ross FC, Patangia D, Grimaud G, Lavelle A, Dempsey EM, Ross RP, et al. The interplay between diet and the gut microbiome: implications for health and disease. Nat Rev Microbiol. 2024;22(11):671-86. doi:10.1038/s41579-024-01068-4.
- Kasarello K, Cudnoch-Jedrzejewska A, Czarzasta K. Communication of gut microbiota and brain via immune and neuroendocrine signaling. Front Microbiol. 2023;14:1118529. doi:10.3389/fmicb.2023.1118529.
- Bonmatí-Carrión MA, Rol MA. Melatonin as a mediator of the gut microbiota–host interaction: implications for health and disease. Antioxidants. 2024;13(1):34. doi:10.3390/antiox13010034.
- Fishbein SRS, Mahmud B, Dantas G. Antibiotic perturbations to the gut microbiome. Nat Rev Microbiol. 2023;21(12):772-88. doi:10.1038/s41579-023-00933-y.
- Sejbuk M, Siebieszuk A, Witkowska AM. The role of gut microbiome in sleep quality and health: dietary strategies for microbiota support. Nutrients. 2024;16(14):2259. doi:10.3390/nu16142259.
- S D V, T M V, Siddhu NSS. Impact of food intake and sleep disturbances on gut microbiota. Cureus. 2024;16(10):e70846. doi:10.7759/cureus.70846.
- De Pasquale C, El Kazzi M, Sutherland K, Shriane AE, Vincent GE, Cistulli PA, et al. Sleep hygiene – What do we mean? A bibliographic review. Sleep Med Rev. 2024;75:101937.
 Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar Haz clic para descargar
Haz clic para descargar